がん細胞だけを狙って攻撃する新しい治療法として注目されているCAR-T細胞療法。中でも、生体内で作用する「in vivo型」のCAR-Tが次世代治療として期待されています。本特集では、その最前線に迫る前に、まずCAR-Tの原点と仕組みを丁寧に解説します。感動的な成功例として知られる少女エミリーの実話から始めましょう。
目次
1. 世界を動かした少女:エミリーの奇跡
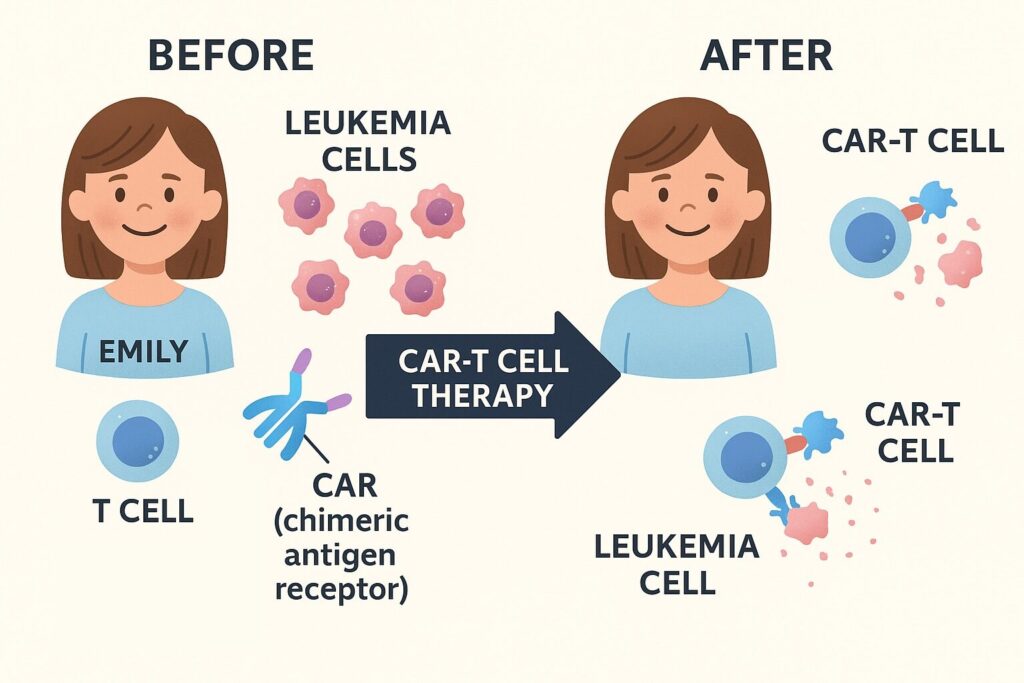
2010年代初頭、アメリカ・フィラデルフィアの小児病院(Children’s Hospital of Philadelphia, 通称CHOP)に1人の少女が入院していました。名前はエミリー・ホワイトヘッド(Emily Whitehead)。彼女は急性リンパ性白血病(ALL)という血液のがんに苦しみ、標準治療が効かず、再発を繰り返していました。
エミリーは当時6歳。ご両親とともにあらゆる治療法を模索していましたが、医師から「もう手は尽くした」と告げられます。そんな中、CHOPのカール・ジューン医師らの研究グループが開発したばかりの新しい免疫治療「CAR-T細胞療法」の臨床試験に最後の希望を託すことになりました。
CAR-Tとは、自分のT細胞を取り出して、遺伝子改変によってがん細胞を攻撃できるようにした細胞を、再び体に戻すという仕組みです。エミリーに投与されたのは「CTL019」と呼ばれる治験薬。2012年4月、彼女の体内に戻されたCAR-T細胞は、予想をはるかに超える反応を示しました。
最初の副反応(サイトカイン放出症候群)は極めて深刻で、集中治療室に移されたものの、医師たちの機転で抗IL-6抗体が投与され、命を取り留めます。そして数週間後——検査で白血病細胞が完全に消えていたのです。
彼女の劇的な回復は世界中のメディアに取り上げられ、CAR-T療法は一気に注目を集めることになります。現在、エミリーは大学生となり、がんの啓発活動を続けています。
2. CAR-Tの仕組みをやさしく解説
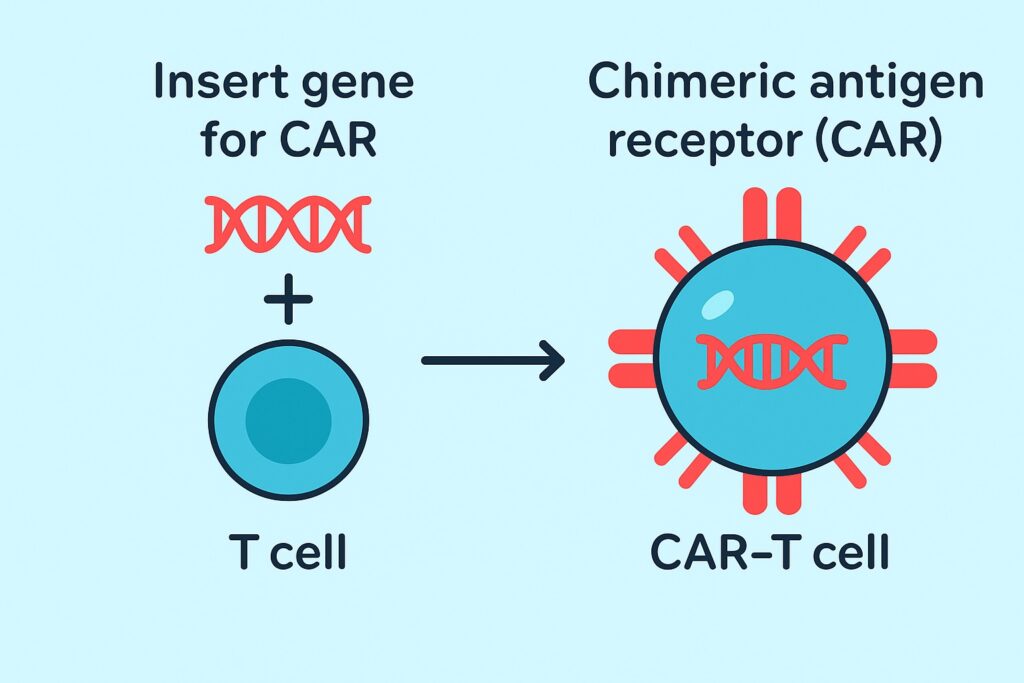
CAR-T細胞とは、「Chimeric Antigen Receptor T cell(キメラ抗原受容体T細胞)」の略で、体内のT細胞を改変して、がん細胞だけを認識して攻撃できるようにした免疫細胞です。
通常のT細胞は、がん細胞を正確に見つけるのが難しいのですが、CAR-Tは人工的な受容体(CAR)を表面に持たせることで、特定の抗原(例:CD19)を認識できます。このCARは、主に次の3つのドメインで構成されます:
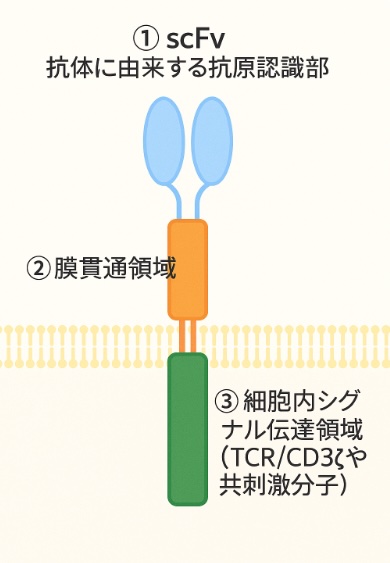
- ① 抗体に由来する抗原認識部(scFv)
- ② 膜貫通領域(transmembrane domain)
- ③ 細胞内シグナル伝達領域(TCR/CD3ζや共刺激分子)
CAR-T細胞はこの構造を持つことで、標的のがん細胞に結合し、強力な攻撃信号を発します。現在承認されているCAR-Tは血液がんが中心ですが、固形がんへの応用も進められています。
3. ex vivo型とin vivo型の違いとは?
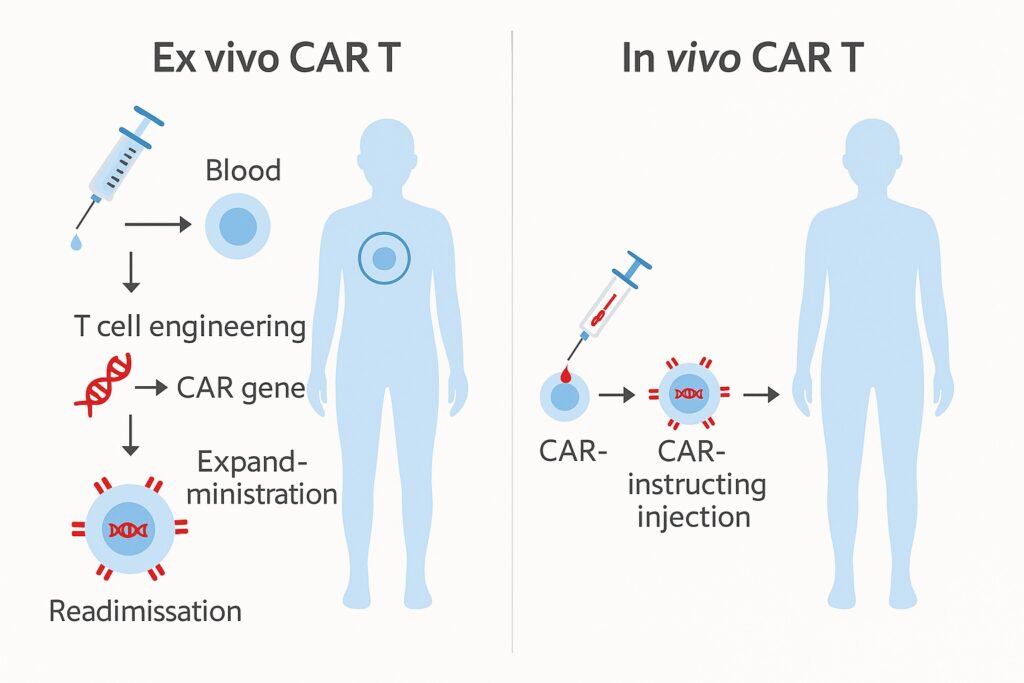
現在主流のCAR-T治療は「ex vivo型」と呼ばれます。これは、患者からT細胞を取り出し、体外でCARを導入してから体内に戻す方法です。一方で、近年注目されているのが「in vivo型」CAR-T。これは体外操作なしに、薬剤や遺伝子導入ベクターを使って、体内のT細胞を直接CAR化するアプローチです。
in vivo型は、コストや製造の簡便さ、より多くの患者へのアクセスという点で利点があり、まだ実用化は限定的ですが、今後の展開が期待されています。
4. まとめと次回予告
エミリーの奇跡は、CAR-Tの可能性を世界に示しました。現在では複数のCAR-T製品が承認されており、その進化は止まりません。次回は、「in vivo型CAR-T」の技術的アプローチと、その実用化に向けた最新の挑戦を解説していきます。
🔗 関連記事・シリーズリンク



この記事はMorningglorysciences編集部によって制作されました。








コメント